marzo 2021
In questo articolo, a cavallo tra microbiologia medica e psicologia clinica, passo in rassegna gli aspetti più salienti relativi al Sars-CoV-2 e alle ipotesi di neurovirulenza nella sindrome Long-Covid.
La rapidissima diffusione del Sars-CoV-2 nel corso del 2020, ha mostrato sin dagli inizi dell’epidemia alcuni aspetti psicologici di primario interesse per la salute pubblica, ascrivibili dal mio punto di vista a due aree distinte:
- 🧠 La prima di natura psichica, associata alle variabili di Personalità individuale e alla modalità cognitiva, emotiva e comportamentale rispetto alla pandemia e alla percezione del rischio.
- 🔬 La secondo di natura più strettamente biologica, legata alla probabile neurovirulenza del patogeno.
L’epidemia della Covid-19 si è distinta per la velocità con la quale è passata a fenomeno pandemico. Questo andamento epidemico-pandemico di Sars-CoV-2 era per certi versi prevedibile. L’estrema facilità degli spostamenti nel pianeta rappresenta una variabile ampiamente conosciuta nei contesti generali di Global Health. La diffusione delle malattie infettive è storicamente correlata ai movimenti umani. Basti pensare all’emblematica via della seta dalla quale, nel corso del ‘300, la Yersinia pestis si estese da oriente a occidente.
La rapida propagazione del virus ha fatto anche emergere alcuni aspetti psicologici di primario interesse per la salute pubblica, associati alla percezione del pericolo, all’esposizione al contagio per le classi sociali meno agiate, alle variabili di Personalità individuale e alle dinamiche sociali. Col passare dei mesi, tuttavia, oltre a questi aspetti prettamente psichici, l’affacciarsi di sintomi prolungati in certi pazienti dopo la guarigione dall’infezione propriamente detta, ha spostato il focus sul terreno infettivologico in relazione alla neurovirulenza.
Dal mio punto di vista è bene scorporare due ipotesi diverse, non necessariamente escludenti:
- a. un probabile neurotropismo del virus con effetto citotossico diretto sui tessuti nervosi.
- b. una risposta sistemica per la cosiddetta “cytokin storm” e quindi un effetto indiretto del germe sull’ospite
la neurovirulenza nel maiale
Nel maiale ad esempio, una grave malattia cerebrale, l’encefalomielite emaglutinante, ha come agente eziologico un virus che presenta il 91% di omologia (ovvero somiglianza genetica) con un coronavirus umano l’OC43.[1] Anche gatti e topi possono essere infettati da Coronavirus neuroinvasivi e sebbene non siano delle zoonosi e pertanto non costituiscano -ad oggi- alcun pericolo per l’uomo, il fatto che alcuni CoV possano mostrare una certa neurovirulenza, basta per far scattare l’attenzione verso il Sars-CoV-2 umano. De facto, vi furono episodi di encefalomielite da MERS [2] ma le infezioni primarie del SNC da Coronavirus sembrano essere infrequenti. Ciò che preoccupa è altro. Ovvero i casi di pazienti post-Covid -clinicamente guariti dall’infezione- che accusano sintomi aspecifici prolungati per settimane dopo il primo episodio infettivo, aspetto che sta avendo un certo impatto per il numero di soggetti coinvolti. Inizialmente tale sintomatologia veniva associata agli esiti psicotraumatici secondari al senso di solitudine in ospedale, all’impossibilità di vedere i propri cari e all’incertezza del vissuto; oggi vengono visti secondo una prospettiva multidisciplinare.
La lenta scia di sintomi dopo la guarigione dall’infezione propriamente detta, è stata definita “Long Covid”. Si evince, dalla poca letteratura ad oggi pubblicata, un quadro clinico con una sintomatologia molto varia tra cui la cosiddetta “nebbia cognitiva” o “nebbia mentale”, con la quale ci si riferisce ad un insieme di sintomi (riscontrabili tra l’altro anche in altre infezioni virali):
- Senso di disorientamento
- Confusione mentale
- Difficoltà a concentrarsi
Disturbi della memoria a breve termine
A parte le persone paucisintomatiche o totalmente asintomatiche, i pazienti sintomatici presentano una neutrofilia[5] (ovvero un aumento dei neutrofili) e una linfopenia (una diminuzione delle cellule T e cellule B e quindi delle NK). Proprio questa neutrofilia, che si verifica anche nella SARS, potrebbe concorrere ad aumentare la risposta infiammatoria, già avviata dalla tempesta di citochine IL-6, IL-10 e soprattutto IL-1. I neutrofili sono infatti responsabili di produrre il cosiddetto NET (neutrophil extracellular trap) una risposta adattativa al patogeno che, se non modulata dai linfociti, potrebbe rafforzare la risposta infiammatoria stessa[6].
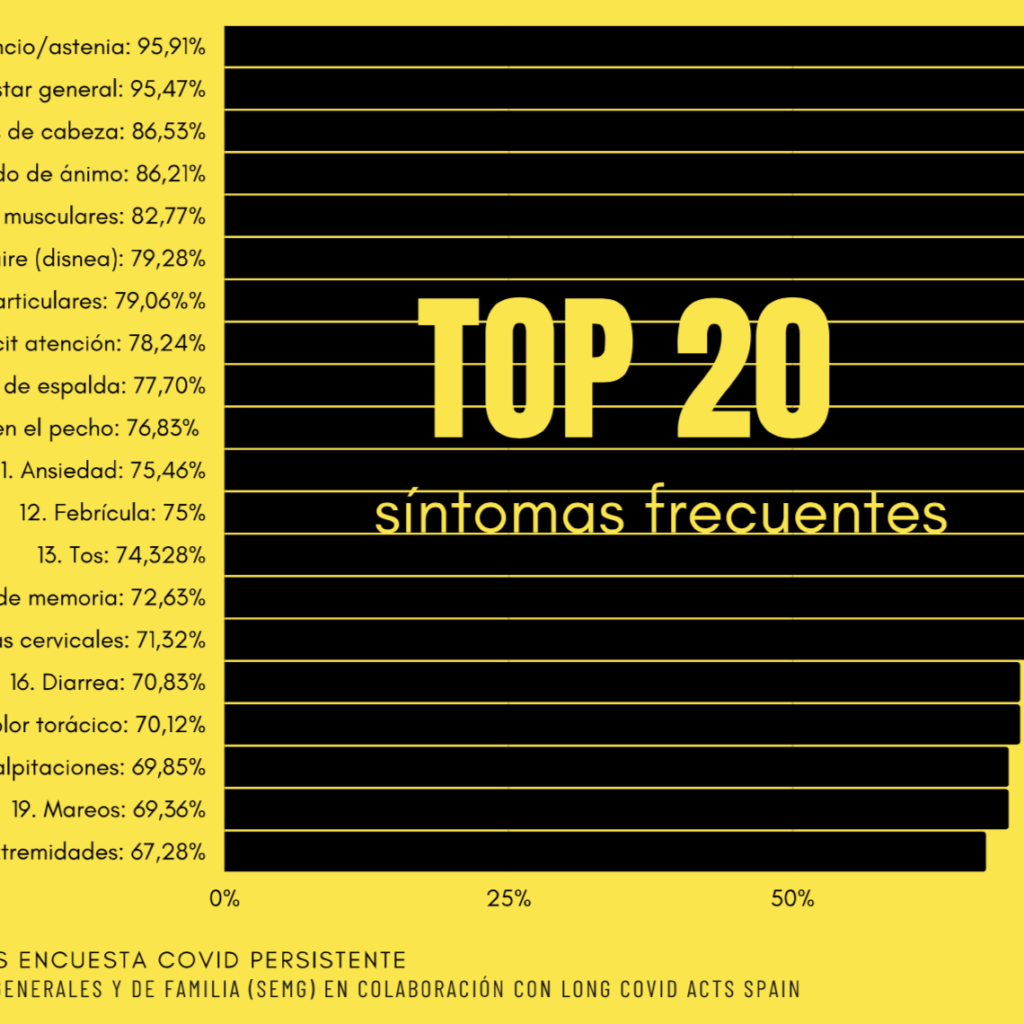
Da un’indagine della Società spagnola di Medicina Generale e Famigliare (SEMG)[7] risulta che su 1834 pazienti clinicamente guariti dalla Covid-19 con un’età media di 43 anni, una % alta continua ad accusare sintomi. L’86% sono sintomi di ordine psicologico e neuropsicologico. Più nello specifico ritroviamo:
- 95,91% stanchezza e astenia
- 86,21% basso stato d’animo
- 78,24% difficoltà di concentrazione
- 75,46% condizioni ansiose
- 72,63% problemi di memoria
- 69,85% palpitazioni (lo cito per il suo interesse psicofisiologico)
Un altro studio di particolare rilevanza realizzato all’Ospedale di Bergamo[8] nel quale sono stati coinvolti diversi professionisti tra cui medici e psicologi, ha valutato le possibili sequele psichiche e cognitive nei pazienti Covid-19. Per l’indagine psicologica e neuropsicologica sono stati utilizzati quattro strumenti [9]. Il campione ha coinvolto 767 pazienti in post-dimissione, con un’età media di 63 anni (20-92 anni) di cui il 32,9% donne. Il ricovero è durato in media 10 giorni, 30 per i pazienti in terapia intensiva. Le più importanti comorbilità riscontrate sono state: 22,3% obesità, 21,7% ipertensione, 11,6% diabete, 9,5% malattia coronarica. Di tutto il campione, il 32,9% dei pazienti presi in esame ha accusato complicanze nel corso del ricovero, nello specifico:
- 8,7% di ordine psichiatrico e psicologico
- 8,5% a livello cardiaco
- 7,1% a carico dei polmoni
- 6,1% fenomeni trombotici
Ipotesi sulla patogenesi della Long-Covid
I meccanismi di Sars-CoV-2 non sono chiari. Attualmente le ipotesi sul correlato fisiologico dei disturbi psichici e neuropsicologici ruota su tre direttrici fisiopatologiche:
- La presenza del virus nei cosiddetti “santuari”
- Una risposta immunitaria sproporzionata
- Un danno biologico da autoimmunità
Il meccanismo che mostra un certo interesse per le sue ipotetiche ricadute psichiche riguarda proprio la risposta immunitaria iper-infiammatoria, la cosiddetta cytokine storm. Questa importante reazione sistemica potrebbe essere alla base nel concorrere a sviluppare i sintomi psicologici e cognitivi. Si ricorda in tal senso che la IL-1 e la IL-6 sono tra le interleuchine più importanti coinvolte nei processi infiammatori. I sintomi psichici e neuropsicologici potrebbero essere dovuti anche ad una neuroinvasione virale e alla proteina S1 che faciliterebbe l’ingresso del patogeno dalla barriera emato-encefalica, analogamente a quanto avviene con la proteina gp120 dell’HIV[10].
Sappiamo, inoltre, che alcuni CoV che presentano neurotropismo possono innescare una risposta pro-infiammatoria attivando i macrofagi, gli astrociti e le cellule della microglia provocando così uno stato neuroinfiammatorio che altera la barriera emato-encefalica e che potrebbe spiegare i disturbi cognitivi in certi pazienti Covid-19[11]. Risulta in ogni modo dall’indagine della SEMG che lo stato di salute percepito dai pazienti post-Covid è peggiorato nel 50% dei casi.
[1] Francisco J. Carod-Artral, Complicaciones neurológicas por coronavirus y Covid-19. Revisión. Rev Neurol 2020, 70 (9): 311-322.
[2] Arabi YM, Harthi A, Hussein J, Bouchama A, Johani S, Hajeer AH, et. Al. Severe neurologic síndrome associated with Middle East respiratory síndrome corona virus (MERS-CoV). Infection 2015; 43:495-501.
[3] Mauro Moroni, Spinello Antinori, Claudio Maria Mastroianni, Vincenzo Vullo. Manuale di malattie infettive. 3ª edizione, 2020 Edra.
[4] Ibidem.
[5] Han H, Xu Z, Cheng X, et al. Descriptive, retrospective study of the clinical characteristics of asymptomatic COVID-19 patients. mSphera, 2020 oct 7;5(5).
[6] Arcanjo, A., Logullo, J., Menezes, C.C.B. et al. The emerging role of neutrophil extracellular traps in severe acute respiratory syndrome coronavirus 2 (COVID-19). Sci Rep 10, 19630 (2020). https://doi.org/10.1038/s41598-020-76781-0.
[7] https://www.semg.es/index.php/noticias/item/613-noticia-20201111.
[8] Venturelli, S., Benatti, S., Casati, M., Binda, F., Zuglian, G., Imeri, G., . . . Rizzi, M. (2021). Surviving COVID-19 in Bergamo Province: A post-acute outpatient re-evaluation. Epidemiology and Infection,1-25. doi:10.1017/S0950268821000145.
[9] IES-R (Impact of Events Scale – Revised): la Scala di impatto dell’evento è uno strumento classico nella valutazione dei disturbi post-traumatici; HADS (Hospital Anxiety and Depression Scale): è un questionario di facile somministrazione che valuta lo stato di sofferenza psichica in pazienti ricoverati in reparti ospedalieri ed è costituito da 14 item; RSA (Resilience Scale for Adults): è un questionario di 33 item con buone proprietà psicometriche. Indaga sei dimensioni psichiche: Percezione di sé; Fiducia nella possibilità di pianificare il futuro; Competenze sociali; Orientamento agli obiettivi e all’organizzazione della vita quotidiana; Coesione familiare; Risorse sociali; MoCA (Montreal Cognitive Assessment): è uno degli strumenti più utilizzati per la valutazione neuropsicologica: Indaga le seguenti aree funzionali: attenzione, concentrazione, funzioni esecutive, memoria, linguaggio, abilità visuo-costruttive, astrazione, calcolo, orientamento. Relativamente ai disturbi cognitivi il Montreal Cognitive Assessment è risultato positivo solo in due pazienti, sebbene 69 riferissero di presentare disturbi della sfera cognitiva.
[10] Elizabeth M. Rhea, Aric F. Logsdon, Kim M. Hansen, Lindsey M. Williams, May J. Reed, Kristen K. Baumann, Sarah J. Holden, Jacob Raber, William A. Banks, Michelle A. Erickson. The S1 protein of SARS-CoV-2 crosses the blood–brain barrier in mice. Nature Neuroscience, 2020; DOI: 10.1038/s41593-020-00771-8.
[11]Eugenia Martínez Hernandéz, Roser Velasco Fargas. Mecanismos fisiopatogéneticos de afectación neurológica. In: David Ezpeleta, David Garcia Azorín, Manual Covid-19 para el neurólogo general. Ediciones SEN, 2020.